Cuando Pilar Lucas Plaza tenía 22 años, un cansancio extremo invadió su cuerpo. Los dolores articulares se volvieron insoportables cuando apenas comenzaba su juventud. Estos fueron los primeros síntomas que experimentó, y luego de un periplo de meses de exámenes médicos y hospitales, en el año 1983 obtuvo un diagnóstico: «Tienes lupus». La palabra le retumbó en su cabeza, sonaba aterradora y para ella era sinónimo de incertidumbre y miedo. Desconocía qué era, y tampoco sabía de alguien en España, país donde vive, que tuviera la enfermedad.
Hoy, a 42 años de su diagnóstico, Pilar es ejemplo de que las personas con lupus pueden mejorar su salud y vivir muchos años si logran autogestionarse; es decir, conocer su enfermedad tanto como un médico reumatólogo, un dermatólogo, un nefrólogo o un internista, los especialistas que más tratan esta afección. Hace 26 años creó la Asociación Catalana de Lupus, de la que es presidente, y además es vocal de la Federación Española de Lupus, ayudando a pacientes a entender y aceptar vivir con esta condición.
Realidad del Lupues al rededor del mundo
Algunos países catalogan al lupus como una «enfermedad rara», pero hay 5 millones de personas en el mundo que la padecen. Es una enfermedad crónica, autoinmune, en la que el sistema inmune no reconoce al propio cuerpo y ataca diferentes órganos o tejidos. No tiene cura, pero muchos pacientes pueden llegar a un estado de remisión (la enfermedad disminuye o se inactiva) y las personas pueden vivir plenamente.


Nueve de cada 10 casos son mujeres, según explicó la doctora Yurilís Fuentes Silva, médico reumatólogo y profesora de la Universidad de Oriente, que ha investigado la historia clínica de más de 13 mil pacientes de lupus en el mundo. La enfermedad suele aparecer en la edad fértil de la mujer (entre los 15 y 45 años), pero a pesar de que científicos llevan décadas investigándola, no saben cuál es su causa.
Sólo saben que hay factores que la activan, como el estrés, que es el primer detonante para que aparezca. También hay condiciones ambientales que la aceleran, como el sol o fumar. Y que hay eventos infecciosos que pueden aflorarla, como el covid-19, que aceleró la aparición de casos, así como el citomegalovirus y el Epstein-Barr (enfermedad del beso).
«La mayoría de las personas cuando le diagnostican lupus nunca habían escuchado esa palabra. Y encima hay toda una matriz de opinión negativa. En el 100% de los casos, la primera vez que escucharon sobre esta enfermedad la relacionan con la muerte. Y por eso me he dedicado a cambiar esa visión», afirma la doctora Fuentes.
El 90% de los casos en el mundo son lupus eritematoso sistémico (LES), que puede afectar cualquier parte del cuerpo y producir diferentes síntomas. El otro 10% puede tener lupus cutáneo que ataca sólo la piel. Hay quienes les puede dar un tipo de lupus por una reacción autoinmune a ciertos fármacos, y la enfermedad desaparece una vez dejen de tomarlos. Y existe el lupus neonatal, que es una inflamación en la piel de un bebé recién nacido de madre con lupus. Esa reacción produce ronchas que desaparecen en unos meses.
Difícil de diagnosticar
En promedio, en Venezuela una persona puede tardar meses o hasta años para saber que tiene lupus. Es una enfermedad difícil de diagnosticar porque los síntomas son inespecíficos. Además, «cada persona con lupus es única».
A eso se le suma que en el país no hay muchos galenos que traten la enfermedad. Quedan aproximadamente 100 reumatólogos activos, y hay estados que no tienen estos especialistas. Todo eso influye para que los diagnósticos sean tardíos, según informó la doctora Yurilís Fuentes, quien destaca en el ranking mundial de científicos del AD Scientific Index 2025.
El síntoma más predominante es el compromiso músculo esquelético. Entre el 70 y 90% tiene inflamación articular. El segundo síntoma es la fotosensibilidad, la persona puede sentir cansancio extremo después de exponerse al sol, dolor de cabeza o manchas en la piel.
Un tercio de los pacientes desarrolla eritema en forma de alas de mariposa o rash malar, que es enrojecimiento en los cachetes. Pueden tener úlceras orales, llaguitas en la boca o una llaga en el paladar que no duele y que los médicos tienen que estar muy atentos para detectarla, porque pocos la asocian con un síntoma.
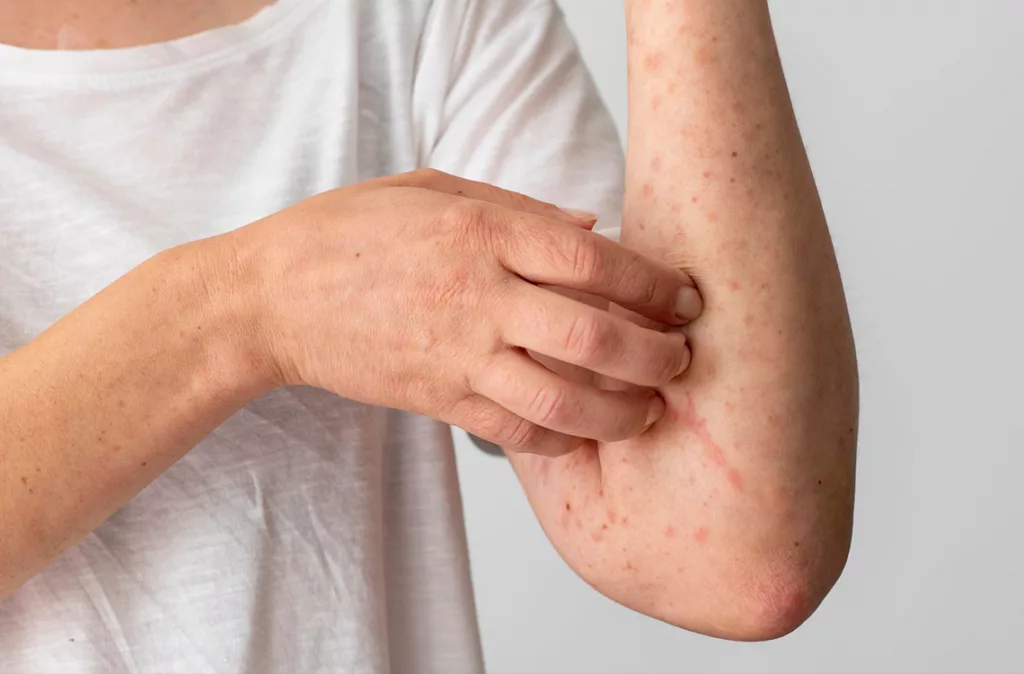

Enfermedad invisible
Pilar Lucas Plaza, presidente de la Asociación Catalana de Lupus, en España, país en donde hay unos 100 mil casos de lupus, aproximadamente, aún recuerda cuando la diagnosticaron y que las pruebas médicas se las tuvieron que hacer en Francia, porque en España era prácticamente desconocida la enfermedad.
Sostiene que lo más difícil de lidiar con ella es que algunos síntomas no se perciben físicamente, pero te pueden incapacitar por períodos de tiempo mientras haya un brote del lupus, y eso muchas personas no lo entienden.
«El paciente sufre porque es una enfermedad invisible. No me falta un pie, no me falta una mano, pero el daño orgánico lo tengo. Y eso puede afectar tu capacidad de trabajar. Algunos pacientes no pueden laborar ocho horas corridas, porque necesitan hacer descansos de 20 minutos, por ejemplo», expresó.
El cansancio extremo es uno de los síntomas que puede aparecer. La persona con lupus sin haber hecho ninguna actividad puede sentirse debilitada. Puede presentar fiebre o síntomas más difíciles de reconocer, como cambios de humor, depresión o ansiedad.
«Puede tener neblina lúpica, que es que la persona le cuesta encontrar las palabras precisas para hablar, se siente aturdido cerebralmente, confunde las palabras», precisó la doctora Yurilís Fuentes Silva, médico reumatólogo egresada de la UCV.
Entre los síntomas frecuentes que son más visibles están los problemas renales, como espuma en la orina. «Es una espuma como echar un detergente en el inodoro y que no se quita tan fácilmente», apuntó la especialista. Esto puede ir acompañado de hinchazón en los pies y en todo el cuerpo, incluso hay pacientes que sufren de hipertensión.


¿Cómo controlarla?
La doctora Fuentes, quien además es investigadora del Grupo Latinoamericano de Estudios del Lupus (Grupo Gladel), señala que en la actualidad, con los avances médicos que ha habido sobre la enfermedad, se ha determinado que el éxito para que un paciente pueda lograr calidad de vida es cumplir 50% con el tratamiento farmacológico, y cumplir 50% con una triada: que el diagnóstico sea temprano, que reciba tratamiento oportuno y que el paciente se autogestione.
Es muy importante que la persona con lupus estudie la enfermedad y se vuelva casi un experto, porque no va a estar todo el tiempo con su médico, y en un país como Venezuela es difícil de conseguir un reumatólogo. Por eso, los pacientes tienen que saber de su enfermedad. Esa también es una manera de ayudar al médico a dar con el tratamiento adecuado, porque para cada caso de lupus hay un tratamiento distinto.
Entre las indicaciones que están obligados a seguir los pacientes para lograr la remisión de la enfermedad está cuidarse mucho del sol, porque la radiación solar dispara las enfermedades autoinmunes. Estas personas deben cubrirse muy bien la piel si salen al mediodía y usar siempre protector solar de factor 30 hacia arriba.
En los casos del lupus cutáneo, hay lesiones en la piel que deben ser tratadas por un dermatólogo. «El síntoma que el paciente pueda tener en la piel puede estar ocurriendo en los órganos internos. Y allí es la importancia de un diagnóstico oportuno», comunicó la doctora Ana Sáenz, presidente de la Sociedad Venezolana de Dermatología Médica, Quirúrgica y Estética. Estos signos en la piel van desde lesiones redondeadas, hiperpigmentadas o atróficas. Se produce una disminución del espesor de la piel, puede dejar heridas en el cuero cabelludo y por ende alopecia y el rash malar, que es el eritema (enrojecimiento) de las mejillas y en el tabique de la nariz.
Segundo, el paciente no puede fumar y debe evitar lugares o personas donde estén fumando. El tercer punto a controlar es la alimentación. A estos pacientes les sugieren seguir una dieta mediterránea, o alimentación antiinflamatoria, que consta de abundantes alimentos con omega-3 como pescados, atún, mariscos, frutos secos, aceites vegetales.
Deben desarrollar hábitos de ejercicio, no como una sugerencia, en ellos es una obligación. Asimismo, los especialistas recomiendan como prioridad que el paciente aprenda a manejar el estrés.

Tratamientos usados
Hacia el año 1950, el único tratamiento usado para tratar el lupus eran los esteroides que eran por sí solos sumamente dañinos para el organismo y los pacientes terminaban muriendo por los efectos de este tratamiento. En la actualidad, ha habido muchos avances y hay un arsenal de tratamientos que ayudan a proporcionar bienestar a las personas.
Algunos pacientes son tratados con inmunomoduladores, los mismos medicamentos que se usan para tratar la malaria, sirven para el lupus, como la cloroquina o hidroxicloroquina. Hacen que una persona con lupus viva más, que no se le active la enfermedad, que no tenga riesgo de trombos, disminuye el riesgo cardiovascular, evita que se le suba el colesterol o triglicéridos, entre otros.
Algunos reciben tratamientos inmunosupresores, que son medicamentos que modifican la respuesta inmunológica y que pueden hacer que la enfermedad se apague.
Una tercera opción son los esteroides que se utilizan como ayudadores. «Los esteroides son medicamentos que hacen una rápida respuesta del sistema inmunológico; es decir, la apagan rápidamente, pero tienen muchos efectos dañinos. Entonces, no es algo que se deban utilizar por tiempo prolongado, pero dado que los inmunosupresores y los inmunomoduladores hacen efecto tarde, cuando la persona tiene aproximadamente de uno a tres meses tomándolo, entonces tenemos que utilizar los esteroides en aquellos casos en que las personas tengan manifestaciones clínicas que sean de cuidado, que no podemos esperar mucho tiempo, como que el paciente tenga un problema renal o reciba diálisis», explicó la doctora Yurilís Fuentes.


